Osteochondroza to termin medyczny opisujący naruszenie integralności chrzęstnych powierzchni kości. Najczęściej choroba wiąże się z uszkodzeniem krążków międzykręgowych.
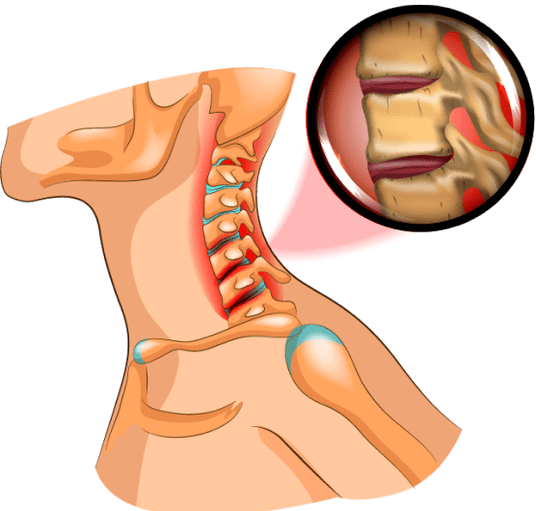
Dyski międzykręgowe są rodzajem amortyzatorów, które pod obciążeniem łagodzą nacisk na kręgosłup. Osteochondroza pogarsza jakość życia, powodując ból pleców, szyi, głowy, szumy uszne.
Istnieją dwa punkty widzenia dotyczące diagnozy. Eksperci za granicą przypisują to zaburzenie chorobom wieku dziecięcego i młodzieńczego. Uważa się, że występuje częściej u dzieci, ponieważ ich kości są na etapie rozwoju. Rosyjscy lekarze diagnozują osteochondrozę głównie u pacjentów w wieku 25-55 lat. Objawy, przyczyny i rodzaje choroby w obu przypadkach są takie same.
Jak zdefiniować osteochondrozę?
- Czy występuje uporczywy lub nawracający ból pleców lub napięcie mięśni?
- Czy masz gęsią skórkę w dolnej części pleców lub szyi?
- Czy czujesz „strzelanie" w plecy?
- Czy czujesz ból, unosząc ręce lub kręcąc głową na boki?
- Czy masz okresowe zawroty głowy?
- Czy odczuwasz napady hałasu, nudności?
Jeśli chociaż jedna odpowiedź jest twierdząca, warto skontaktować się ze specjalistą w celu przeprowadzenia badania. Jeśli diagnoza ujawni naruszenie, lekarz przepisze leczenie i pomoże uchronić się przed poważniejszymi i bolesnymi objawami.
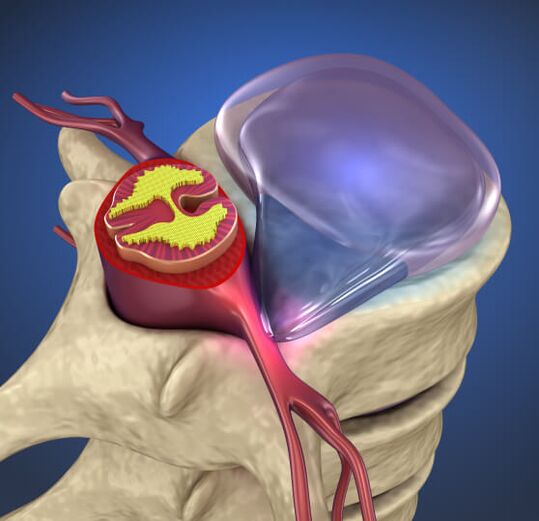
Co powoduje osteochondrozę
Masowe występowanie osteochondrozy wiąże się z faktem, że ludzie przez większość czasu są w pozycji wyprostowanej. W tym przypadku kręgosłup i dyski są pod zwiększonym obciążeniem. W przypadku nieprawidłowego siedzenia, leżenia i stania dyski tracą zdolność amortyzacji.
Z biegiem czasu wyściółka dysku pęka i pojawiają się przepukliny. Zaczynają ściskać naczynia krwionośne, korzenie rdzenia kręgowego lub sam mózg. W efekcie pojawiają się bóle, odruchowe napięcia mięśni.
Grupa ryzyka obejmuje osoby w średnim wieku i starsze. Najczęściej spotykają się z tą chorobą pracownicy biurowi, kierowcy zawodowi, wysocy ludzie. Czynnikami ryzyka wystąpienia ciężkich objawów zaburzenia mogą być:
- płaskostopie;
- dziedziczność;
- nadwaga;
- hipodynamia.
Przyczyny pojawienia się zaburzeń w chrząstce stawowej:
Obsługa ciężkich ładunków.
Niewłaściwa postawa podczas siedzenia, stania lub leżenia.
Urazy, przeciążenie.
Nadmierny stres podczas uprawiania sportu.
Wysoka wilgotność powietrza i niska temperatura.
Czynności związane z częstymi zmianami pozycji ciała.
Rodzaje osteochondrozy
Osteochondroza może rozwinąć się w dowolnej części kręgosłupa. Według lokalizacji choroba dzieli się na: szyjną, piersiową i lędźwiową. Ten ostatni typ występuje w 50% przypadków.
Osteochondroza lędźwiowa

Podobna diagnoza dotyczy zarówno mężczyzn, jak i kobiet. Powodem tego jest zwiększone obciążenie, które pojawia się podczas długiego chodzenia, biegania, ćwiczeń i siedzenia. Kręgosłup lędźwiowy składa się z 5 kręgów, pomiędzy którymi znajdują się dyski nadające elastyczność. Jeśli proces metaboliczny nie zachodzi, krążki międzykręgowe tracą swoje właściwości i pojawia się ból.
Objawy:
- Tępy lub ostry ból pleców, który nasila się podczas ruchu.
- Ból nóg, narządów miednicy, okolicy krzyżowej.
- Upośledzona ruchliwość lub wrażliwość.
- Zanik mięśni nóg w ostrym przebiegu choroby.
Osteochondroza lędźwiowa musi być leczona. W przypadku braku terapii mogą wystąpić niebezpieczne powikłania: rwa kulszowa, przepuklina, wypukłość. W efekcie dochodzi do zakłócenia naturalnego dopływu krwi do rdzenia kręgowego, co prowadzi do paraliżu kończyn dolnych.
Osteochondroza szyjki macicy
„Pamiętaj, aby odwrócić głowę" - namawiają lekarze. W ten sposób można uniknąć niebezpiecznej diagnozy osteochondrozy kręgosłupa szyjnego. Szyja jest najbardziej ruchomą częścią kręgosłupa. Oddział składa się z 7 kręgów. Choroba pojawia się w wyniku zaburzeń metabolicznych w organizmie, przy obecności soli w szyi lub w wyniku częstego niewygodnego ułożenia głowy.
Objawy:
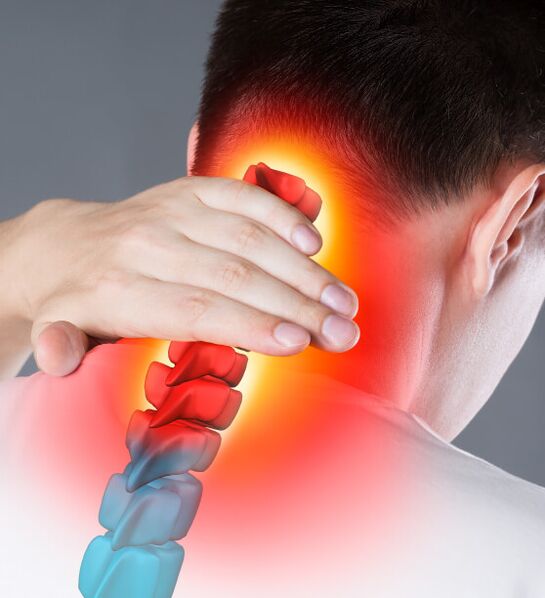
- Bóle głowy;
- Ból w okolicy serca;
- Migające „muchy" przed oczami;
- Upośledzenie słuchu;
- Chrupnięcie w odcinku szyjnym kręgosłupa;
- Ból ramienia lub stawu barkowego;
- Drętwienie kończyn.
Eksperci zauważają, że ten typ choroby jest jedną z najgroźniejszych, ponieważ może powodować słabe krążenie w mózgu, migrenę, dystonię i poważniejsze choroby.
Osteochondroza klatki piersiowej
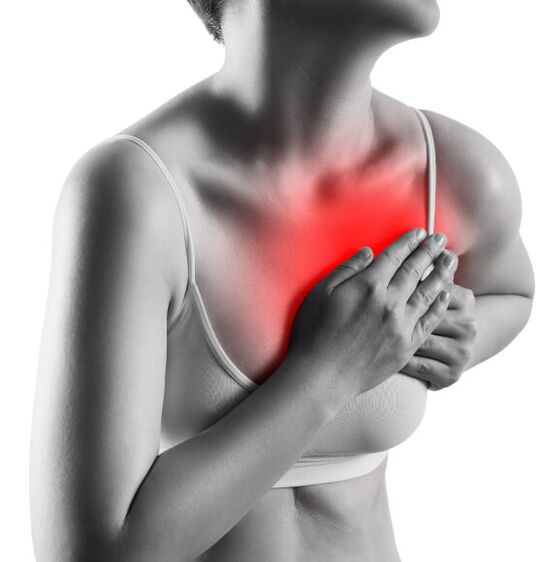
Rzadziej występują zaburzenia w odcinku piersiowym kręgosłupa, ponieważ kręgi są nieaktywne. Ból pojawiających się w tym obszarze ciała doświadcza wiele osób, które wykonują ciężką pracę fizyczną lub wykonują siedzący zawód. Przyczyną osteochondrozy może być zaburzony proces metaboliczny, zwiększone obciążenie krążków międzykręgowych.
Objawy:
- Ból lub ucisk w klatce piersiowej.
- Ból między łopatkami podczas podnoszenia ramion.
- Zaburzenia wrażliwości skóry.
W ostrym zaburzeniu mogą wystąpić dwa objawy: dorsago i dorsalgia. Dorsago towarzyszy ostry ból w klatce piersiowej, duszność. W przypadku bólu grzbietu ból w okolicy kręgów oddziału nie jest zbyt silny, ale stopniowo się zwiększa. Choroba jest często mylona z innymi patologiami klatki piersiowej: zawałem serca, zapaleniem płuc, dusznicą bolesną itp. Diagnozę stawia wyłącznie specjalista na podstawie badań i badań.
Etapy osteochondrozy
- Na pierwszym etapie nie ma wyraźnych objawów. Przy okresowości pojawia się dyskomfort w kręgosłupie, który wiąże się ze zmęczeniem lub nadmiernym wysiłkiem fizycznym. Chorobę można wykryć podczas rutynowego badania, prześwietlenia lub tomografii komputerowej.
- Drugiemu etapowi towarzyszy zespół bólowy, ponieważ rozpoczyna się proces niszczenia tkanki chrzęstnej i zmniejsza się szczelina między dyskami. Ból na tym etapie łagodzą leki przepisane przez lekarza.
- Na trzecim etapie zaczynają się deformacje kręgosłupa: włóknisty pierścień jest zerwany, pojawia się przepuklina międzykręgowa. Przy pomocy odpowiednio przepisanego leczenia nadal można poprawić stan kręgosłupa.
- Czwarty etap to nieodwracalne zmiany w kręgosłupie, w których poruszanie się staje się trudne. Tkanka kostna rośnie między kręgami, łącząc kręgi. Najczęściej ta forma osteochondrozy prowadzi do niepełnosprawności.
Metody diagnostyczne
Aby określić rozległość choroby, sprawdzić wrażliwość i refleks, lekarz przeprowadza badanie fizykalne. Dodatkowo wykonuje się badania krwi i moczu, bada się wskaźniki metabolizmu wapnia.
Aby dokonać dokładnej diagnozy, stosuje się metody diagnostyczne:
- USG naczyniowe. Określenie stopnia upośledzenia przepływu krwi w tętnicach kręgowych.
- RTG kręgosłupa.
- UKT. Budowa trójwymiarowego obrazu badanego obszaru w celu wykrycia niewielkich przemieszczeń kręgów.
- UMRI. Badanie stanu tkanek miękkich w celu oceny stanu rdzenia kręgowego i wizualizacji wewnętrznej struktury dysków.
Leczenie

Osteochondroza jest leczona kompleksowo. Głównym celem terapii jest stłumienie bolesnych wrażeń, wyeliminowanie napięcia mięśniowego i sztywności ruchów, które pojawiają się z powodu bólu. Ważne jest, aby nie leczyć się samodzielnie, ale skonsultować się ze specjalistą i postępować zgodnie z zaleceniami.
W leczeniu kręgosłupa lekarz przepisuje niesteroidowe leki przeciwzapalne, które pomagają złagodzić stany zapalne i obrzęki. Leki zwiotczające mięśnie są odpowiedzialne za zmniejszenie skurczów mięśni. Maści służą do łagodzenia bólu. W celu ochrony tkanki nerwowej można przepisać przeciwutleniacze i witaminy.
Profilaktyka

Możliwe jest zachowanie zdrowia kręgosłupa i zapobieganie pojawianiu się objawów lub powikłań osteochondrozy poprzez przestrzeganie metod zapobiegania:
- picie wystarczającej ilości wody; kontrolowanie masy ciała;
- spożywanie pokarmów bogatych w kolagen;
- dobór materaca ortopedycznego podtrzymującego ciało;
- regularne ćwiczenia.
Można spróbować alternatywnych metod: akupunktury, qigong lub masażu. Przed rozpoczęciem jakiegokolwiek zabiegu należy skonsultować się z lekarzem w celu zapewnienia zdrowia układu mięśniowo-szkieletowego.























